Использование разработанной технологии создания импантатов позволяет прецизионно и одномоментно заместить костные дефекты любой формы, сложности и размеров, упростить технику операции.
ВВЕДЕНИЕ
ЦЕЛЬ ИССЛЕДОВАНИЯ – ОЦЕНИТЬ РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ С ОНКОПАТОЛОГИЕЙ ДЛИННЫХ ТРУБЧАТЫХ КОСТЕЙ ВЕРХНИХ КОНЕЧНОСТЕЙ С ИСПОЛЬЗОВАНИЕМ ОДНОМОМЕНТНОЙ КОСТНОЙ ПЛАСТИКИ ОБРАЗОВАВШИХСЯ ДЕФЕКТОВ ИНДИВИДУАЛЬНЫМИ ИМПЛАНТАТАМИ ИЗ КОСТНОЗАМЕЩАЮЩЕГО ВЕЩЕСТВА, ИЗГОТОВЛЕННЫМИ С ПРИМЕНЕНИЕМ ТЕХНОЛОГИЙ ТРЕХМЕРНОЙ ПЕЧАТИ
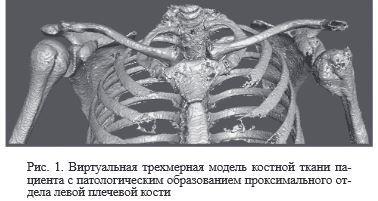
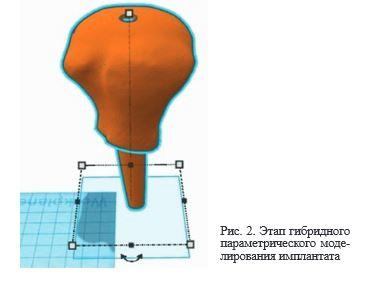

При обширных дефектах (более 5 см2) вместе с костнозамещающим материалом использовалась измельченная аллокость, изготавливаемая по стандартным методикам из аллотрансплантатов, применяемых в учреждении. По показаниям производился остеосинтез металлоконструкциями с целью армирования поврежденного участка костной ткани и предотвращения переломов в послеоперационном периоде. Для этого применялись погружные имплантаты – пластины, интрамедуллярные стержни. Радикальность удаления новообразования проверялась с использованием экспресс-исследования тканей с концов опила.
Обследование всех пациентов производилось до операции и на контрольном осмотре через 1 год после нее.
Исследование выполнено в соответствии с этическими принципами, предъявляемыми Хельсинкской Декларацией Всемирной Медицинской Ассоциации (World Medical Association Declaration of Helsinki(1964, 2011 – поправки)) и “Правилами клинической практики в Российской Федерации”, утвержденными Приказом Минздрава РФ от 19.06.2003 г. № 266.
Статистическая оценка данных выполнялась с помощью программы Statistica 6.1. Результаты представлены в виде М ± о, где М – среднее арифметическое, о – стандартное отклонение. Оценка достоверности различий между группами проводилась с помощью U-критерия Манна-Уитни. За достоверные данные принимали отличия при уровне вероятности p < 0,05.
РЕЗУЛЬТАТЫ
ставили 18,4 ± 2,1 балла (до операции 4,9 ± 1,7 балла), «Mental Health» – 20,9 ± 2,3 балла (до операции 5.3 ± 2,2 балла).
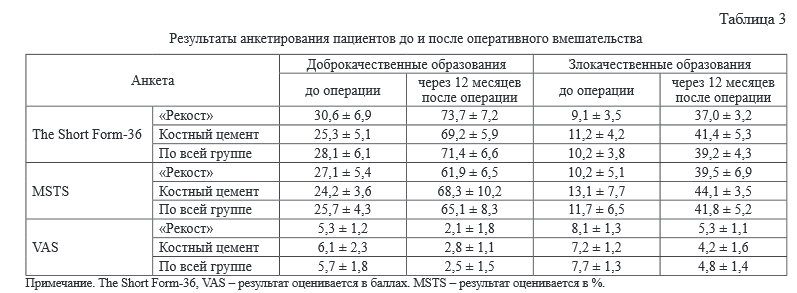
По результатам обследования пациентов с доброкачественными опухолями по «The Short Form-36» общие показатели составили для «Physical Functioning» 30.3 ± 7,4 балла (до операции 11,6 ± 2,9 балла), для «Mental Health» – 40,7 ± 6,2 балла (до операции 16,5 ± 3,3 балла). Вернуться к обычной жизни и трудовой деятельности смогли все пациенты.
Статистически значимое (p < 0,05) улучшение показателей после оперативного лечения во всех группах наблюдалось также по результатам анкетирования пациентов по «VAS», «MSTS» (табл. 3).
По данным рентгенографии верхних конечностей у пациентов в отдаленном послеоперационном периоде миграции имплантатов диагностировано не было. По данным компьютерной-томографии выявлено наличие краевой остеоинтеграции у 4 (36 %) пациентов, которым было выполнено замещение дефектов с использованием имплантата из разработанного костнозамещающего материала «Рекост». Из них у двух выполнялась операция по поводу энходромы, у одного – костной кисты, у одного – метастаза рака молочной железы.
Для демонстрации результатов оперативного лечения онкопатологии верхних конечностей с использованием персонифицированных имплантатов из костезамещающего вещества, созданных по разработанной технологии, приводится два клинических примера.
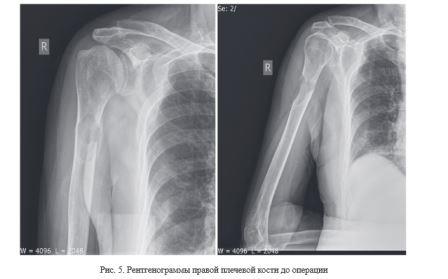
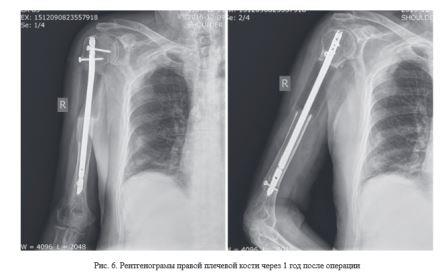
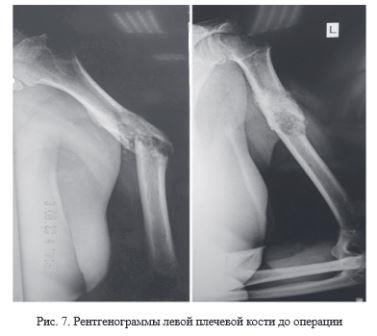
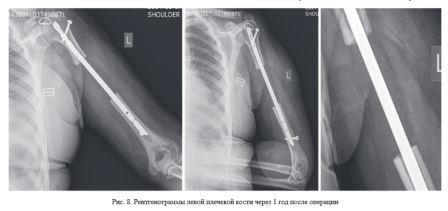
Применение матриц в производстве имплантатов из костного цемента обеспечило отсутствие термического повреждения костной ткани пациента, которое возникает при застывании данного материала.
Учитывая отсутствие статистически достоверных различий при оценке клинических результатов лечения пациентов с применением имлантатов из костного цемента и разработанного костнозамещающего вещества, наличие краевой остеоинтеграции у 4 (36 %) человек, мы считаем, что «Рекост» может являться приоритетным в выборе материала для создания индивидуальных имплантатов.
Отсутствие рентгенологических признаков миграции имплантатов, по нашему мнению, обусловлено не только стабильной фиксацией металлоконструкциями, но и эластичной компрессией костной тканью пациента, благодаря разработанной технологии изготовления имплантатов, позволяющих прецизионно заместить костный дефект.
1. Алиев М.Д., Сушенцов Е.А. Современная онкоортопедия // Саркомы костей, мягких тканей и опухоли кожи. 2012. № 4. С. 3-10.
2. Вырва О.Е., Бурлака В.В., Михановский Д.А. Индивидуальное эндопротезирование при лечении злокачественных опухолей костей верхней конечности // Ортопедия, травматология и протезирование. 2011. № 2. С. 71-75.
3. Семинар по костной патологии. Классическая остеосаркома. Новое или хорошо забытое старое? / Д.В. Рогожин, И.В. Булычева, Н.Е. Куш-линский, Ю.Н. Соловьев, F. Bertoni, P Bacchini, А.Н. Казакова // Саркомы костей, мягких тканей и опухоли кожи. 2014. № 2. С. 9-18.
4. Карпенко В.Ю., Державин В.А., Бухаров А.В. Эндопротезирование плечевого сустава при опухолевом поражении проксимального отдела плечевой кости // Исследования и практика в медицине. 2015. Т. 2, № 2. С. 15-23.
5. Усманова Е.Б., Сушенцов Е.А., Щелкова О.Ю. Качество жизни пациентов с опухолями костей // Саркомы костей, мягких тканей и опухоли кожи. 2015. № 1. С. 55-61.
6. Специализированная помощь больным со злокачественными и доброкачественными опухолями костей скелета. 10-летний анализ по материалам Казахского НИИ онкологии и радиологии / ГА. Серикбаев, Ж.О. Мауленов, Д.А. Тулеуова, А.К. Курманалиев, ГС. Ахметова // Саркомы костей, мягких тканей и опухоли кожи. 2015. № 4. С. 36-41.
7. Балаев П.И., Люлин С.В., Мещерягина И.А. Малоинвазивные хирургические вмешательства в лечении больных с метастатическим поражением позвоночника // Саркомы костей, мягких тканей и опухоли кожи. 2016. № 3. С. 22-26.
8. Радченко А.И., Жуковец А.Г, Богдаев Ю.М. Результаты хирургического лечения патологических переломов длинных трубчатых костей у пациенток, страдающих раком молочной железы // Саркомы костей, мягких тканей и опухоли кожи. 2016. № 3. С. 11-14.
9. Тепляков В.В., Алиев М.Д. Руководство по онкологии / под ред. В.И. Чиссова, С.Л. Дарьяловой. М., 2008. С. 680-693.
10. Опыт эндопротезирования крупных суставов при опухолях костей в Самарской области / ГП. Котельников, А.Е. Орлов, В.В. Стадлер, РВ. Хобта, Д.А. Огурцов, В.В. Иванов, А.Н. Николаенко, С.А. Приходько // Саркомы костей, мягких тканей и опухоли кожи. 2016. № 2. С. 11-16.
11. Остеобластома / А.Б. Блудов, А.В. Федорова, Я.А. Щипахина, А.С. Неред, Н.В. Кочергина // Саркомы костей, мягких тканей и опухоли кожи. 2015. № 4. С. 20-30.
13. Возможности улучшения функции и косметики культей пальцев кисти методом оссеоинтеграции /А.А. Корюков, А.В. Губин, В.П. Кузнецов, Д.Ю. Борзунов, А.В. Антипов, Е.Н. Овчинников, А.В. Резник, А.А. Еманов, О.Н. Владимирова // Гений ортопедии. 2016. N° 4. С. 22-28.
14. Способ изготовления индивидуализированного прецизионного биоимпланта для одномоментного замещения костных дефектов: пат. 2598769 Рос. Федерация. № 2015130372/14 ; заявл. 22.07.15 ; опубл. 27.09.16, Бюл. № 27. 5 с.
15. Костнозамещающий материал: пат. 2518753 Рос. Федерация. № 2012152201/15 ; заявл. 04.12.12 ; опубл. 10.06.14, Бюл. № 16. 9 с.
16. One-step reconstruction with a 3D-printed, biomechanically evaluated custom implant after complex pelvic tumor resection / K.C. Wong,
S.M. Kumta, N.V. Geel, J. Demol // Comput. Aided Surg. 2015. Vol. 20, No 1. P14-23. doi: 10.3109/10929088.2015.1076039.
17. Reconstruction of the upper cervical spine using a personalized 3D-printed vertebral body in an adolescent with Ewing sarcoma / N. Xu, F. Wei, X. Liu, L. Jiang, H. Cai, Z. Li, M. Yu, F. Wu, Z. Liu // Spine. 2016. Vol. 41, No 1. P. E50-E54. doi: 10.1097/BRS.0000000000001179.
18. Ware J.E. SF-36 physical and mental health summary scales: a user’s manual. Boston: Health Institute, New England Medical Center, 1994.
19. Enneking W.F., Spanier S.S., Goodman M.A. A system for the surgical staging of musculoskeletal sarcoma // Clin. Orthop. Relat. Res. 1980. No 153. P 106-120.
20. Comparison of fixed interval and visual analogue scales for rating chronic pain / C.R. Joyce, D.W. Zutshi, V. Hrubes, R.M. Mason // Eur. J. Clin. Pharmacol. 1975. Vol. 8, No 6. P 415-420.
21. The use of bone graft substitutes in large cancellous voids: any specific needs? / O. Faour, R. Dimitriou, C.A. Cousins, PV. Giannoudis // Injury. 2011. Vol. 42, Suppl. 2. P S87-S90. doi: 10.1016/j.injury.2011.06.020.
22. Gosal G.S., Boparai A., Makkar G.S. Long-term outcome of endoprosthetic replacement for proximal femur giant cell tumor // Niger. J. Surg. 2015. Vol. 21, No 2. P. 143-145. doi: 10.4103/1117-6806.162583.
23. Reconstruction using massive allografts after resection of extremity osteosarcomas the study design: A retrospective cohort study / G. Han, Y. Wang, W. Bi, J. Jia, W. Wang, M. Xu, X. Zheng, L. Mei, M. Yang // Int. J. Surg. 2015. Vol. 21. P. 108-111. doi: 10.1016/j.ijsu.2015.07.686.
24. Peri-prosthetic fractures around tumor endoprostheses: a retrospective analysis of eighteen cases / N. Barut, P. Anract, A. Babinet, D. Biau // Int. Orthop. 2015. Vol. 39, No 9. P. 1851-1856. doi: 10.1007/s00264-015-2915-3.
1. Карякин Николай Николаевич – Федеральное государственное бюджетное учреждение «Приволжский федеральный медицинский исследовательский центр» Министерства здравоохранения Российской Федерации, г. Нижний Новгород, Россия, директор, д. м. н.
2. Горбатов Роман Олегович – Федеральное государственное бюджетное учреждение «Приволжский федеральный медицинский исследовательский центр» Министерства здравоохранения Российской Федерации, г Нижний Новгород, Россия, врач травматолог-ортопед травматолого-ортопедического отделения, руководитель лаборатории аддитивных технологий
3. Новиков Антон Евгеньевич – Федеральное государственное бюджетное учреждение «Приволжский федеральный медицинский исследовательский центр» Министерства здравоохранения Российской Федерации, г. Нижний Новгород, Россия, врач онколог, врач травматолог-ортопед травматолого-ортопедического отделения, научный сотрудник научно-клинического отдела
4. Нифтуллаев Руслан Мирмамед оглы – Федеральное государственное бюджетное учреждение «Приволжский федеральный медицинский исследовательский центр» Министерства здравоохранения Российской Федерации, г. Нижний Новгород, Россия, врач-ординатор по специальности «травматология-ортопедия»










